柯杨团队发布新版适用于我国人群早筛的食管恶性病变现患风险诊断模型
阅读次数: 发布日期:2022-04-25
近日,柳叶刀子刊《eClinicalMedicine》在线发表了北京大学肿瘤医院柯杨教授团队题为“Update and validation of a diagnostic model to identify prevalent malignant lesions in esophagus in general population”的研究报告。该研究前瞻性汇总我国食管癌高发区两个食管癌专病筛查队列(“ESECC”队列、“AECCS”队列)合计1.97万例内镜筛查与随访数据,对该课题组前期构建的适用于大规模社区自然人群筛查的“食管恶性病变现患风险诊断模型”进行了全面升级与外部独立人群验证,为我国食管癌人群早诊早治工作的精准化与智能化发展提供了关键基础。课题组刘萌飞副研究员、博士研究生周仁、刘震助理研究员为该论文的共同第一作者,课题组负责人柯杨教授与何忠虎研究员为共同通讯作者。

食管癌是我国高发肿瘤,全球超半数新发病例发生在我国。由于食管癌有可被识别的早期恶性阶段且具备有效的临床检查手段(上消化道碘染内镜),以早诊早治为目标的人群筛查成为现阶段食管癌防控的主要抓手。几十年来,国家和地方政府有关部门在高发区开展了多项人群水平的食管癌早诊早治项目,筛查总人数超百万。然而,由于缺乏适宜的风险评估工具,我国的食管癌筛查工作只能在目标人群中“无差别”开展。这导致大量的内镜检查并非必要。准确识别人群中的高危个体并开展有针对性的筛检及监测管理,实现筛查的“精准化”与“个体化”,降低资源消耗的同时大幅提高恶性病变检出率,是食管癌防控工作发展的重要方向。
柯杨课题组于2017年发表了首个适用于大规模人群筛查的“食管恶性病变现患风险诊断模型(Ver 1.0)”(Clin Gastroenterol Hepatol, 2017. 15(10): 1538-1546),用于识别普通人群中“食管恶性病变”现患者,从而实现筛查前的高危人群筛选和富集。随着该队列人群前瞻性随访工作与数据的不断积累,研究团队在此报告中对前述模型做出了全面更新和独立的外部验证。不仅基于前瞻性随访提出了“食管恶性病变现患”结局指标新的定义和判定标准,以最大程度降低仅依靠横断面数据判定结局产生的“现患病例”错分,同时优化了模型结构和对年龄非线性权重的统计处理;更为重要的是,该研究使用高发区另一食管癌人群筛查队列数据对新版模型绩效进行了独立外部验证,为该风险评估工具与分级标准的有效性和人群适应性提供了高等级证据。
分析显示,在建模和验证两个大样本自然人群队列中,该项研究提出的新版诊断模型对食管恶性病变现患的判别准确率高达77%和71%(图1)。如果仅对该模型判为高危的亚人群进行精准筛查,相同内镜检查数量下食管恶性病变检出率将获得大幅提升。相应的,检出1例食管癌患者所需内镜检查数量和单位成本也将明显下降。相对于传统的全人群筛查模式,基于诊断模型和风险分级的精准筛查新模式实现了“增效”和“降费”的总体目标(表1)。
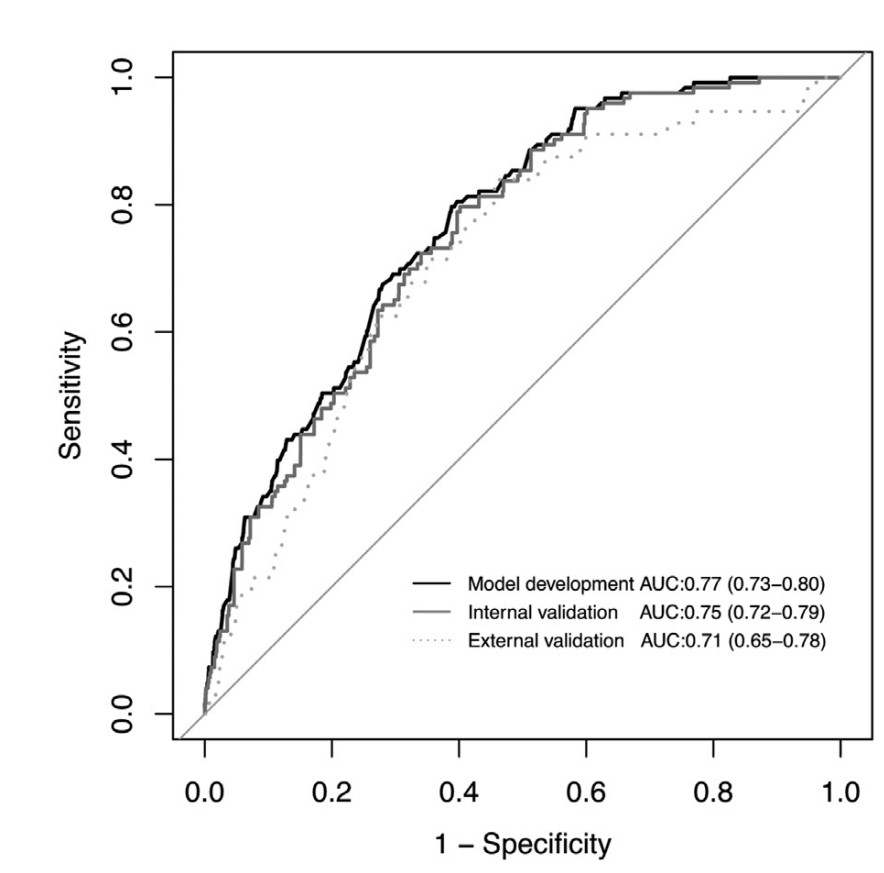
图1:诊断模型对食管恶性病变现患状态判别绩效
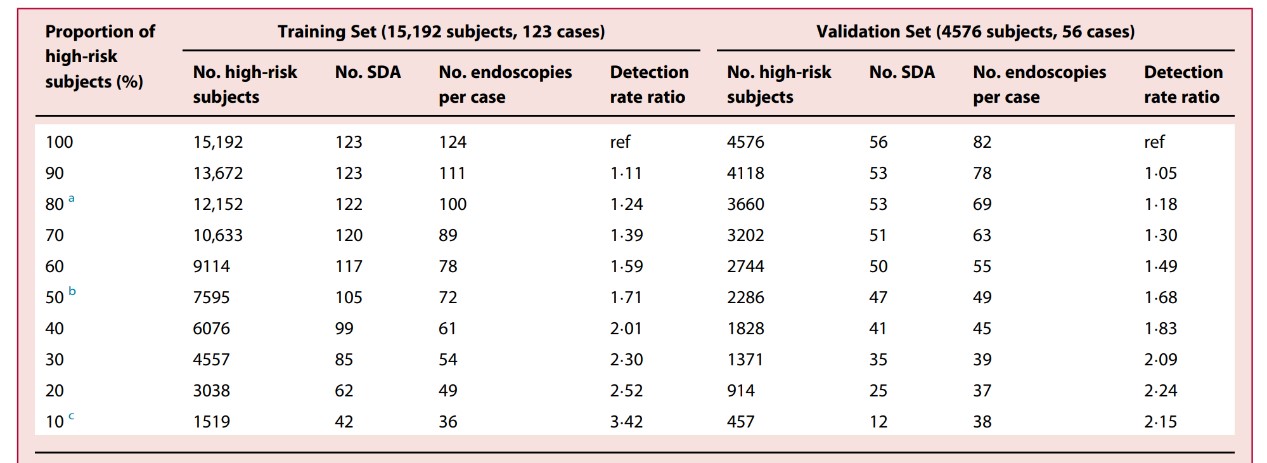
表1:不同判定标准下该诊断模型对高危人群富集绩效
柯杨课题组近二十年深耕我国食管癌高发区农村防治一线,始终聚焦食管癌病因学及精准防治领域关键瓶颈问题,分别建立了适用于社区人群筛查及临床机会性筛查的“食管恶性病变现患风险诊断模型”和“食管癌前病变进展风险预测模型”,并以此为技术核心提出了“基于个体化风险评估的食管癌精准防治新模式”。随着移动互联时代的到来,该系列成果正在与移动互联技术和互联网社交平台深度整合,通过癌症防治工作的“去中心化”,首次将癌症早筛的“主动权”由政府和医疗机构转移到广大民众手中,实现大众对自身癌症风险的自我评估和自我管理。这将明确助力我国食管癌早诊早治的普及与推广,也成为未来我国重大慢病人群防治的重要发展方向。作为课题组“恶性肿瘤精准防治”系列研究的重要组成部分,本项工作将为我国食管癌筛查模式改革提供关键基础,具有重要的科学意义与公共卫生转化价值。

论文链接:https://www.sciencedirect.com/science/article/pii/S2589537022001249?via=ihub
(北京大学肿瘤医院)


